Que faire en cas de #3 : Les traumas (2/2)
Avec cette deuxième partie, nous poursuivons et achevons notre thématique traitant de la prise en charge des traumas en milieu isolé.
Les fractures et entorses sont courantes et quoique bien souvent peu graves, elles sont toutefois très douloureuses. Ce dernier point sera particulièrement délicat si la plus proche installation de soins médicaux digne de ce nom se trouve à 3 jours de marche, de cheval ou de 4X4 du lieu de l’accident. Nous aborderons donc en fin de chapitre une large part à l’antalgie, ou l’art d’atténuer la douleur de la victime.
Problèmes aux os et aux articulations
Fractures
Elles peuvent être classifiées de la sorte :
- Fracture simple : rupture unique, simple et propre d’un os
- Fracture comminutive : rupture d’un os en plus de 2 fragments
- Fractures ouverte ou fermée : en fonction de si la peau est rompue ou pas
- Fracture complexe : lorsque d’autres tissus sont impliqués.
Diagnostiquer une fracture
Une fracture est avant tout suggérée par les évènements qui ont provoqué l’accident (coup, chute…), la douleur et la sensibilité à l’endroit de la blessure, le gonflement, l’ecchymose ou la décoloration, la déformation et les crépitations audibles. Ce dernier signe est celui qui confirme effectivement une fracture plutôt qu’un autre traumatisme du membre ou de l’articulation, puisque la douleur, la sensibilité, les ecchymoses et le gonflement peuvent être également observés dans les entorses et autres atteintes aux tissus mous. Cependant, l’incapacité de la victime à utiliser son bras ou sa jambe suggère, dans la plupart des cas, mais pas toujours, une fracture.
En régions isolées, où l’accès à la radiographie n’est pas possible, s’il y a un doute, il y a lieu de traiter comme une fracture. Les délais d’évacuation peuvent être parfois prolongés jusqu’à ce que la nature de la blessure devienne plus évidente à spécifier.
Premiers soins pour les fractures
Un maître-mot pour la prise en charge d’une fracture : immobilité. L’alignement de l’os aux extrémités d’un site de fracture afin de permettre la cicatrisation nécessite l’immobilisation. Cette immobilisation aura également pour effet d’empêcher d’autres dommages, de réduire la douleur et de diminuer le risque de choc.
- Matelas autogonflant ou en mousse
- Sacs de couchage
- Skis
- Pagaies de kayak, canoë
- Armes longues (déchargées)
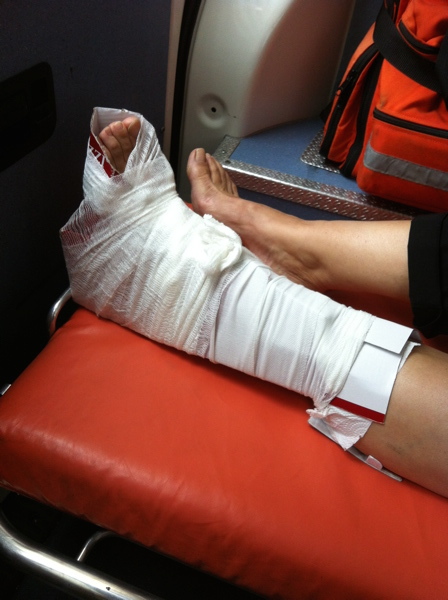

- Attelles gonflables
- Attelles types Sam Splint®
- Si indispensable afin de pouvoir poser une attelle
- Pouls distal (à l’opposé du cœur) absent au-delà du point de fracture et évacuation retardée
- Déplacement impossible de la victime (p.e. jambe à l’équerre au niveau du fémur et longue marche sur passage étroit à flanc de montagne)
- Déplacement obligatoire et douleurs aiguës
| Pertes sanguines internes approximatives associées aux fractures | |
| Os fracturé | Pertes sanguines internes (en ml) |
| Côte | 125 |
| Radius ou cubitus (ulna) | 250-500 |
| Humérus | 500-750 |
| Tibia ou péroné (fibula) | 500-1000 |
| Fémur | 1000-2000 |
| Pelvis | 1000-massive |

Blessures à la colonne
Les atteintes à la moelle épinière peuvent engendrer des paralysies permanentes et même la mort. Plus la blessure est située haut, plus important sera le degré d’invalidité. Dans environ 10% des traumatismes crâniens ayant provoqué une période d’inconscience, il y a présence d’une lésion aux cervicales associée. Donc, tout blessé avec une blessure à la tête significative devrait être pris en charge comme s’il souffrait d’une fracture instable des cervicales. Une blessure à la colonne doit être suspectée si le blessé présente une douleur à la nuque ou au dos, ou une douleur irradiante sur le torse.
Il s’agit de rechercher toute anomalie en palpant la colonne de la victime. Il est possible de trouver une « marche » ou un gonflement le long des vertèbres, ou une perte de sensation, une faiblesse ou une paralysie, ces signes groupés ou isolés doivent alerter le secouriste.
Important : la moelle épinière peut ne pas avoir été endommagée initialement lors du choc, même avec une fracture de la colonne, cependant, déplacer une colonne instable peut endommager la moelle épinière et provoquer une paralysie permanente. Tous les blessés à risques d’atteinte à la colonne devraient donc être, avant déplacement, immobilisés sur un plan dur (civière pro, porte, large planche…) avec la colonne alignée, comme s’ils avaient une colonne instable.
Circulation, motricité et sensibilité des 4 membres devraient également être évaluées (toucher la plante des pieds et la paume des mains en demandant à la victime si elle perçoit) avant de bouger la victime, sauf si un danger immédiat incite au contraire. L’idéal pour le transport de ce type de blessé restant l’hélicoptère (éviter les chocs dus au transport routier), particulièrement pour les zones dégradées. Si cela n’est toutefois pas possible, il faudra mettre tout en œuvre pour garantir l’immobilisation complète du rachis cervical et vertébral du blessé.

| Prise en charge des fractures spécifiques | |
| Main et doigts | Bandage autour de la main entourant des chaussettes en boule et légèrement surélever dans une écharpe oblique. Immobiliser la main dans la position de fonction |
| Avant-bras | Attelle du poignet jusqu’au coude plié à 90° Poser dans une écharpe oblique |
| Coude, bras | Utiliser une large écharpe oblique et mettre une bande autour du corps pour limiter les mouvements |
| Clavicule | Utiliser une large écharpe oblique |
| Pied, orteils | Souvent auto-immobilisé dans les chaussures. Surveiller pour picotement et gonflement. Peut-être nécessaire de couper les chaussures en cas de gonflement |
| Cheville | Immobiliser du pied au genou |
| Cuisse, Hanche | Une traction aux extrémités du fémur est souhaitable, car souvent les bouts d’os vont se superposer et endommager les tissus environnants. Immobiliser les 2 jambes ensemble ou utiliser une attelle de traction. Dans les fractures de la hanche, il y a un rétrécissement caractéristique et une rotation externe du côté affecté. |
| Pelvis | Traiter comme une fracture de la cuisse, de la hanche. Les fractures pelviennes sont associées à des saignements importants et des lésions aux organes internes. À suspecter si la pression sur le pelvis entraîne de la douleur. Nouer les jambes et les pieds ensemble pour prévenir d’éventuels mouvements |
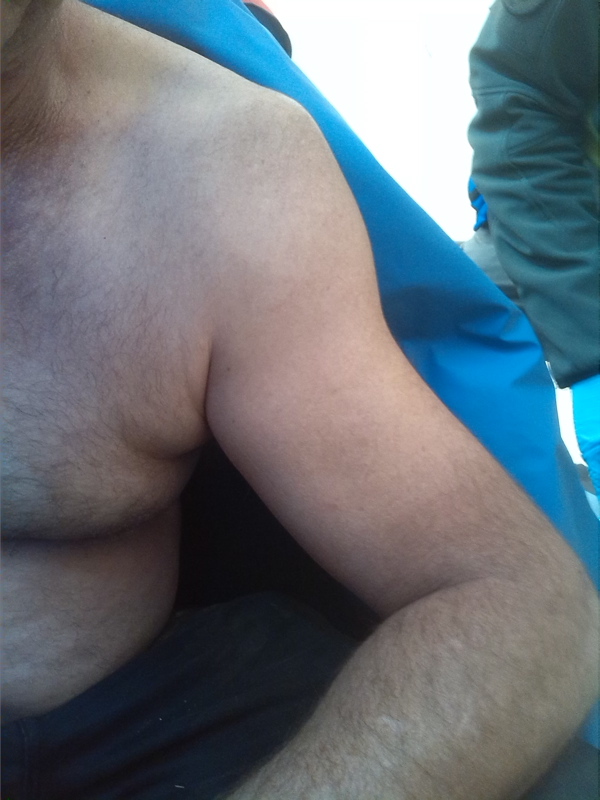
Luxations et autres blessures
Une luxation interrompt la relation et la fonction normales d’une articulation. L’os peut être forcé de quitter son logement (p.e. luxation de l’épaule, hanche et coude) ou les surfaces articulaires peuvent simplement être déplacées (p.e. luxation d’un doigt). Des fractures, des atteintes aux nerfs ou aux vaisseaux peuvent être des blessures associées aux luxations. Les luxations causent des douleurs fortement amplifiées par les mouvements, de la sensibilité, des gonflements, de la décoloration de la peau, une limitation dans les mouvements et une difformité de l’articulation. Corriger une luxation peut être techniquement assez difficile à réaliser, d’autant plus pour des sauveteurs peu ou pas entraînés, et peut parfois nécessiter une intervention chirurgicale afin d’y parvenir. De plus les vaisseaux sanguins et les nerfs peuvent être endommagés durant la réduction. Cette manœuvre est dès lors à éviter. Cependant, dans certaines circonstances, tenter de corriger une luxation, et particulièrement en régions isolées, se justifie pleinement. Surtout si la circulation sanguine dans l’extrémité du membre est compromise par la luxation. Également dans les cas de longue évacuation terrestre (par véhicule, à dos d’animal, à pieds…) ou de fortes douleurs sans possibilités efficaces de la traiter (peu ou pas de médicaments ou pas assez puissants). Pour rappel, comme lors d’une fracture, cette correction devrait être tentée le plus rapidement possible après l’accident, du fait de la rétraction et des spasmes musculaires qui rendent la manœuvre plus compliquée encore.| Luxations spécifiques | |
| Doigts | Les luxations des doigts se réduisent en général facilement. Immobiliser à un autre doigt avec du tape p.e. après réduction |
| Pouce | Souvent associé à une fracture . La meilleure prise en charge consiste en une immobilisation dans la position fonctionnelle |
| Coude | Tenter une réduction aussi vite que possible. Comme avec toute fracture ou luxation, contrôler le pouls, la motricité et la sensibilité avant et après la réduction, car les nerfs et vaisseaux peuvent facilement être endommagés. Une force considérable peut être requise et, si le pouls n’est pas rétabli, essayer à nouveau. Immobiliser ensuite à 90° avec une écharpe |
| Épaule | Réduire: – Pliez le coude à 90° – Maintenir le coude à côté du patient très doucement et déplacer lentement le bras vers l’extérieur – Immobiliser dans une écharpe durant 2 semaines |
| Genou | À réaligner rapidement à cause des dommages sérieux créés aux ligaments |
| Rotule | Peut être réduite en redressant la jambe et en repoussant la rotule en position Immobiliser ensuite comme pour une fracture |
| Mâchoire | Si la mâchoire est bloquée en position ouverte, il y a luxation. – Porter des gants et rembourrer les pouces afin de limiter une blessure si le blessé mort involontairement – Placer les pouces sur les molaires inférieures et presser vers le bas – Une force importante peut être requise |
Autres blessures aux os et blessures associées
Hématome sous-périosté
Un coup direct sur un os peut endommager le tissu – le périoste – qui recouvre l’os. Un saignement juste sous le périoste produit un hématome sous-périosté. C’est une blessure très douloureuse, assez fréquente sur le tibia, la zone est alors sensible et présente un gonflement. Le traitement consiste en une élévation du membre, l’application de cold packs et un traitement anti-inflammatoire. S’il n’est pas possible d’exclure la possibilité d’une fracture, il faut dès lors traiter cette condition comme une fracture.
Entorses et foulures
Ce sont des déchirures ou des étirements des ligaments et des tendons au niveau d’une articulation qui peuvent être associés avec un gonflement important et des ecchymoses. Ces blessures peuvent diminuer la capacité fonctionnelle de manière aussi importante qu’une fracture. Le plâtrage ou l’utilisation d’attelle améliore la gestion de la douleur. Le traitement consiste en 4 points à se remémorer à l’aide du moyen mnémotechnique : RICE Repos / Ice-glace / Compression>tape, bande / Élévation du membreDéchirures musculaires et tendineuses
Les muscles peuvent être arrachés de leur point d’attachement par une force soudaine et violente ou suite à une plaie pénétrante. Une rupture complète entraînera une impotence musculaire complète, tandis qu’une rupture partielle entraînera plutôt une faiblesse musculaire et une diminution des capacités. Les sites les plus courants de rupture musculaire ou tendineuse sont :- Doigts
- Épaule
- Tendon d’Achille
- Cuisse
Ténosynovite
Une tendinite est l’inflammation du tendon. Une ténosynovite associe une tendinite à une inflammation de la synoviale, qui est la gaine qui entoure l’articulation. La ténosynovite est provoquée par une sur-utilisation du tendon ou par une plaie pénétrante (arme à feu, corps étranger…). Si la cause est la sur-utilisation, traiter par le repos et l’administration d’Ibuprofène (si pas d’allergie). Si la cause est d’origine traumatique avec douleur au mouvement, rougeur et gonflement, une administration précoce d’antibiotiques et une évacuation immédiate peuvent être nécessaires pour sauver la fonctionnalité du membre.Épanchement articulaire
Un gonflement autour des articulations, plus particulièrement du genou et du coude, apparaît fréquemment après un coup sur ces zones. Traitement : repos, élévation, bandage de maintien et traitement anti-inflammatoire.Traitement de la douleur
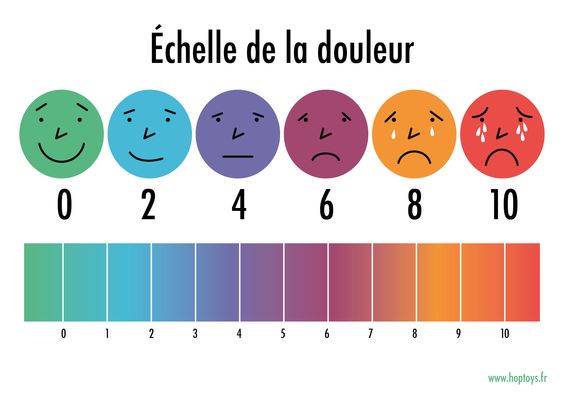
La capacité d’une personne à gérer la douleur est subjective et est influencée par plusieurs facteurs tels que la peur, l’anxiété, la fatigue, les conditions atmosphériques et la réaction de l’entourage. Même si ces facteurs sont importants dans la gestion de la douleur par le blessé, beaucoup de choses peuvent être entreprises pour rendre cette douleur plus confortable. Et ceci même avec peu de médicaments et loin de toute aide médicale, en voyage ou en expédition. Rassurer, parler, expliquer, mettre à l’abri, poser une attelle sur une fracture, relâcher la pression sur certaines zones en tournant précautionneusement le blessé lors de long déplacement, hydrater et nourrir le blessé, veiller à ce qu’il puisse se soulager de ses besoins naturels en respectant autant que possible sa pudeur, calme et repos… toutes ces actions aideront à diminuer la douleur et le stress (qui attise la douleur). Les douleurs sévères peuvent provoquer des nausées. Le traitement de ces symptômes associés à la douleur (vomissement et nausée) avec des antinauséeux (à base de métoclopramide, type Primpéran®) va favoriser le repos et donc améliorer la gestion de la douleur. Il convient de commencer la prise en charge de la douleur par une évaluation de celle-ci en questionnant la victime afin d’être certain de la cause probable de la douleur. La meilleure thérapie pour la douleur étant de traiter la cause provocante. Lorsque cela est possible, une approche par étape, en utilisant un nombre limité de médicaments, doit pouvoir lutter contre la plupart des cas de douleur. Les renseignements suivants au sujet de la douleur sont intéressants à obtenir avant la prise en charge :- Quand est-ce que cela a commencé ? Était-ce une blessure ?
- Où se situe le site de douleur principal et est-ce que cela rayonne ?
- Qu’est-ce qui améliore ou accentue la douleur ?
- Est-ce constant ou intermittent ?
- Comment la qualifier ? Brûlante, sourde, aiguë, lancinante, violente, etc. ?
- Est-ce qu’il y a des symptômes associés tels que nausées, vomissements ?
Médicaments antidouleur
Lorsqu’il s’agit de médicaments contre la douleur, antalgiques et analgésiques sont deux adjectifs qui reviennent souvent, mais dont le sens exact n’est pas évident. Souvent confondus, antalgiques et analgésiques peuvent être distingués en fonction de leur effet sur la douleur. Les antalgiques sont des médicaments utilisés pour atténuer la douleur, alors que les analgésiques visent à l’éliminer. Dans ce sens, les analgésiques font partie des antalgiques puisqu’ils atténuent la douleur. Ces deux types de traitements sont donc utilisés pour réduire la douleur, mais à des niveaux différents. En fonction de l’intensité de la douleur à traiter, il existe une hiérarchie d’utilisation des analgésiques. L’Organisation mondiale de la santé (OMS) distingue trois paliers : Palier I : douleurs faibles à modérées sont traitées par des antalgiques périphériques non opioïdes (paracétamol, aspirine, anti inflammatoire non stéroïdien (AINS)). Palier II : douleurs modérées à intenses pour lesquelles, on administre des antalgiques centraux opioïdes faibles (codéine, dextropropoxyphène, tramadol) auxquels on peut associer des antalgiques périphériques. Palier III : douleurs intenses à très intenses sont traitées par des antalgiques centraux opioïdes forts (morphine et les autres dérivés) auxquels on peut associer des, AINS et des psychotropes (les antidépresseurs p. e.). La plupart d’entre eux sont inscrits sur la liste des produits stupéfiants et donc soumis à une réglementation stricte pour leur prescription et leur délivrance. En voyage lointain, généralement on emporte un antidouleur Palier I, tel que le paracétamol, ibuprofène p.e. et un antidouleur palier II, codéine ou tramadol. Une douleur causée par un accident ou une blessure devrait être au départ traitée par un antidouleur administré régulièrement, en suivant les posologies du fabricant reprises sur la notice. Il est mieux de respecter les horaires prescrits que d’attendre le retour de la douleur pour administrer la seconde dose, contrairement à un simple mal de tête où il préférable d’attendre et de voir si la douleur revient avant l’administration d’une nouvelle dose. Si la douleur causée par une blessure n’est pas contrôlée par un antidouleur simple, alors la prise d’un antidouleur modéré est indiquée, à prendre régulièrement et au dosage recommandé. Les blessures sévères occasionnant des douleurs sévères peuvent réclamer des antidouleurs sévères. Le même principe de bons dosages et de temps de prises est d’application. Parfois, dans les cas extrêmes, les doses auront besoin d’être augmentées jusqu’à ce que la douleur soit contrôlée.Palier I – Douleurs faibles à modérées
Paracétamol (aussi appelé Acétaminophène) Peut être pris pour traiter les douleurs légères à modérées, ainsi que la fièvre. Les effets secondaires, même si possibles, sont toutefois rares et en fait un analgésique parmi les plus sûrs et les mieux tolérés. Dosage :- Enfant : 20 mg/kg, 4 fois par jour.
- Adulte : 1 g, 4 fois par jour, sauf chez les sujets dénutris et les sujets alcooliques
- Bébé : 10 mg/kg 6 fois par jour
Palier II – Douleurs modérées à intenses
Oxybuprocaine 1 à 2 gouttes pour une anesthésie de l’œil d’une dizaine de minutes ou le traitement de la douleur. Certaines situations (abrasion de l’œil, cécité des neiges ou corps étranger) nécessitent de répéter cette dose 3 à 5 fois à une minute d’intervalle. Existe en récipient unidose (flapule) ou en flacon de 10ml. Paracétamol-Codéïne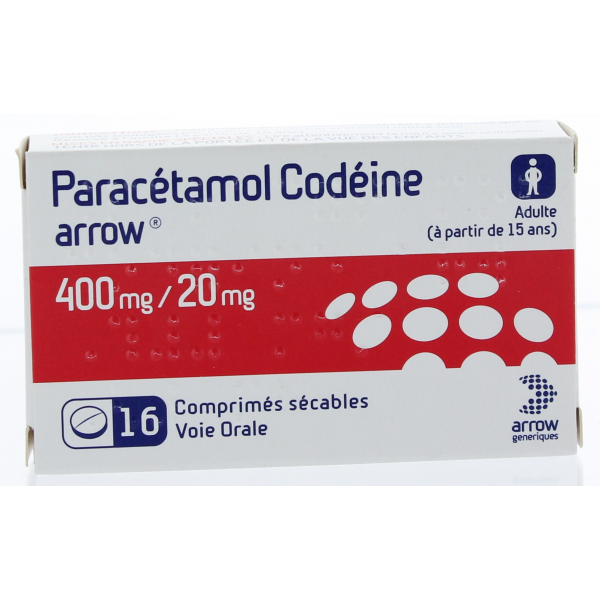
- Il est très faiblement toxicomanogène (entraîne peu de dépendance)
- Il peut être associé au paracétamol pour le traitement des douleurs intenses
- Il peut être utilisé dans le traitement des coliques néphrétiques (pierre aux reins)
En résumé
Les accidents et les blessures mineurs arrivent en voyage ou en expédition, mais avec des connaissances, quelques techniques, et un kit médical raisonnable, la plupart devraient être traitables et gérables sur le terrain et ne pas entraver le plaisir de l’aventure. Celui qui prend la responsabilité médicale dans un groupe, il est toujours sage d’attitrer ce rôle au préalable, devrait avoir la responsabilité de considérer quand un accident ou une blessure requiert davantage d’expertise et organiser l’évacuation du blessé vers un lieu plus sûr et où des soins compétents seraient disponibles. Dans ses considérations, cette personne devrait tenir compte de l’état du blessé (âge, type de blessure, passé médical…), de ses compétences, de son niveau d’équipement, de la situation (géographie, météo, moyens de locomotion…), de l’état de ses équipiers (fatigue, moral, condition physique…).
- Emergency Care, 5th edition, Nancy Carolin, AAOS
- Pre Hospital Trauma Life Support, 8th edition, NAEMT
- First Aid and Wilderness Medicine, Dr J. Duff et P.Gormly
- Pharmacologie, antalgie et analgésie, University of Sfax
- Expedition and travel Medicine, Royal Geographic Society UK
- Journal of Travel Medicine, UK
La santé en voyage
- Le risque sanitaire en voyage (statistiques, vigilance, préparation)
- Les problèmes gastro-intestinaux
- Les traumas
- Problèmes médicaux généraux (Malaises)
- Problèmes liés à l’environnement (Pollution, eau, froid, chaleur, soleil, foudre, altitude)
- Insectes, animaux venimeux et empoisonnement
- Problèmes dermatologiques
- Les infections tropicales (Malaria, dengue, hépatites)
- Problèmes dentaires
- La pharmacie et la trousse de premiers soins
Que faire en cas de #3 : Les traumas (1/2)
Troisième chapitre de notre série consacrée à la médecine en voyage : que faire en cas de traumas ? Le propos est vaste et nous avons tenté d'aller à l'essentiel. Afin de ne pas vous perdre en cours de lecture, nous avons décidé de scinder cet article en 2 parties....
Que faire en cas de #2 : Les infections gastro-intestinales
Pour ce deuxième chapitre, nous allons principalement aborder un des grands classiques des problèmes de santé rencontrés par les voyageurs. En effet, les statistiques de problèmes sanitaires listés par ordre décroissant classaient, et de loin, les maladies...
Que faire en cas de #1 : le risque sanitaire en voyage
Avec ce premier chapitre d’une nouvelle série d’articles qui en comportera 11, nous allons aborder un fondamental de toute vie humaine : la santé. La santé en voyage est aussi essentielle que lors de n’importe quelle autre phase de notre existence, mais les...


